Glaukom
Das Glaukom, im Volksmund auch „Grüner Star“ genannt, ist an einem typischen Sehnervenschaden zu erkennen.
Bei fortgeschrittenem Glaukom kommt es zu erheblichen Gesichtsfeldausfällen bis hin zur Erblindung, bevor die Sehschärfe verloren geht. Weltweit gesehen ist das Glaukom nach der Katarakt („Grauer Star“) die zweithäufigste Erblindungsursache. Man nimmt an, dass ca. 2,5 % aller über 40-jährigen Schweizer an einem Glaukom leiden.
-
Ursachen, Risikofaktoren
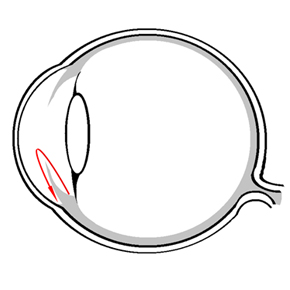
Als ursächlich für ein Glaukom wird ein Missverhältnis zwischen dem Augeninnendruck und Durchblutung des Sehnerven angesehen, welches zu Nervenfaserschäden führt. Die genaue Ursache ist jedoch nicht abschliessend geklärt. Der Augeninnendruck resultiert aus dem Gleichgewicht zwischen Produktion und Abfluss des Kammerwassers (Augeninnenflüssigkeit). Das Kammerwasser wird im hinter der Regenbogenhaut gelegenen Ziliarkörper gebildet und fliesst durch die Pupille in die vordere Augenkammer (Abbildung 1). Dort wird das Kammerwasser über das trabekuläre Maschenwerk im Kammerwinkel (Struktur zwischen Hornhaut und Regenbogenhaut) abtransportiert. Die häufigste Form des Glaukoms resultiert aus einem zu hohen Abflusswiederstand im Bereich des trabekulären Maschenwerkes, welcher zu einem vom Sehnerven nicht mehr tolerierten und damit zu hohen Augeninnendruck führt. Der erhöhte Augeninnendruck führt zu einer verminderten Durchblutung (z.B. aufgrund zu niedrigen Blutdruckes oder vorübergehenden Gefässverengungen) mit der langfristigen Folge zu einer Schädigung des Sehnerven.
Man unterscheidet zwischen Offen- und Engwinkelglaukom.
Beim Offenwinkelglaukom (in Mitteleuropa mit Abstand die häufigste Glaukomform) besteht ein zu hoher Abflusswiederstand bei offenem Abfluss (Kammerwinkel).Beim Engwinkelglaukom (deutlich häufiger bei Menschen mit asiatischer Abstammung) besteht eine vorübergehende oder dauerhafte Verengung des Kammerwinkels und hierdurch ein erhöhter Abflusswiderstand und daraus resultierend eine Augeninnendruckerhöhung. Der akute Glaukomanfall stellt eine Unterform des Engwinkelglaukoms dar. Hier kommt es meist innerhalb weniger Stunden zu einem starken und meist sehr schmerzhaften Anstieg des Augeninnendruckes. Ein Glaukomanfall stellt einen Notfall dar und ist meist begleitet von starken Augen- und Kopfschmerzen. Neben einem geröteten Auge können auch Allgemeinsymptome (Übelkeit, Erbrechen, Bauchschmerzen, allgemeines Krankheitsgefühl) auftreten. Deshalb erfordert jeder Verdacht auf einen Glaukomanfall eine rasche augenärztliche Untersuchung und Behandlung, um das Risiko bleibender Schäden am Auge gering zu halten.
Allgemeine Risikofaktoren für das Glaukom sind:
- Erhöhter Augeninnendruck: Der statistische Normalbereich des Augeninnendruckes liegt zwischen 10 und 21 mmHg (Millimeter Quecksilbersäule). Ein höherer Augeninnendruck bedeutet ein höheres Risiko, ein Glaukom zu entwickeln, jedoch gibt es selten auch Menschen mit höherem Augeninnendruck, bei denen auch langfristig kein Glaukomschaden eintritt. Umgekehrt gibt es eine Vielzahl an Patienten (Schätzungen gehen von bis zu 50% der Glaukompatienten aus) mit typischen bleibenden glaukomatösen Veränderungen trotz stets normaler Augeninnendruckwerte (sogenanntes Normaldruck-Glaukom).
- Ein Glaukom bei einem nahen Verwandten erhöht laut Studien das Risiko für die Entwicklung eines Glaukoms um das zwei- bis vierfache.
- Pseudoexfoliation (auch Kapselhäutchen genannt): Die sogenannte Pseudoexfoliation beschreibt die Ablagerung von Eiweissmaterial im vorderen Augenabschnitt. Die Eiweissablagerungen im Kammerwinkel können zu Behinderungen des Kammerwasserabflusses führen. Dadurch schwankt der Augendruck vermehrt und kann langfristig stark ansteigen, weshalb das Risiko für Sehnerven- und Gesichtsfeldschäden besonders gross ist.
Weitere Risikofaktoren sind:
- Hoher oder auch sehr niedriger Blutdruck
- Alter
- Kurzsichtigkeit
- Geringe zentrale Hornhautdicke
-
Symptome
Das chronische Offenwinkelglaukom ist typischerweise eine schmerzlose Augenerkrankung, die oft erst erkannt wird, wenn bereits ein ausgeprägter Sehverlust eingetreten ist.
Aus diesem Grund ist eine regelmässige augenärztliche Untersuchung zur Früherkennung ab einem Alter von 40 Jahren oder bereits früher bei Betroffenen mit einer positiven Familienanamnese (Angehörige mit Glaukom).
Der akute Glaukomanfall tritt vor allem bei weitsichtigen Augen auf und ist meist begleitet von starken Augen- und Kopfschmerzen, sodass er selten verpasst wird. -
Diagnostik
Um die Diagnose eines Glaukoms zu stellen, wendet der Augenarzt verschiedene Untersuchungsmethoden an. Dies umfasst neben dem Erheben der Krankengeschichte und dem Abfragen von Risikofaktoren die Messung des Augeninnendruckes sowie Beurteilung des vorderen und hinteren Augenabschnittes und Kammerwinkels. Komplettiert wird die Untersuchung durch weitere apparative Untersuchungen wie z.B. Gesichtsfeld-Untersuchung, Messung der Hornhaut-Dicke und Scanning-Laser Ophthalmoskopie zur Messung der Menge an Nervenfasern.
Foto eines normalem (oben) und eines glaukomatös veränderten Sehnerven (unten; Gefässe zur Seite gedrängt, zentrale Aufhellung infolge Nervenfaserschaden), darunter die dazu gehörenden Gesichtsfeld-Untersuchungen. -
Behandlung
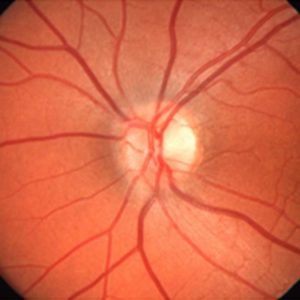 Foto eines normalem (oben) und eines glaukomatös veränderten Sehnerven (unten; Gefässe zur Seite gedrängt, zentrale Aufhellung infolge Nervenfaserschaden), darunter die dazu gehörenden Gesichtsfeld-Untersuchungen: die farblichen Veränderungen zeigen, wie schwer der Verlust des Kontrastsehens in dem jeweiligen Bereich des Gesichtsfeldes ist, da wo es schwarz ist, erkennt das Auge auch helle Lichtimpulse nicht.
Foto eines normalem (oben) und eines glaukomatös veränderten Sehnerven (unten; Gefässe zur Seite gedrängt, zentrale Aufhellung infolge Nervenfaserschaden), darunter die dazu gehörenden Gesichtsfeld-Untersuchungen: die farblichen Veränderungen zeigen, wie schwer der Verlust des Kontrastsehens in dem jeweiligen Bereich des Gesichtsfeldes ist, da wo es schwarz ist, erkennt das Auge auch helle Lichtimpulse nicht.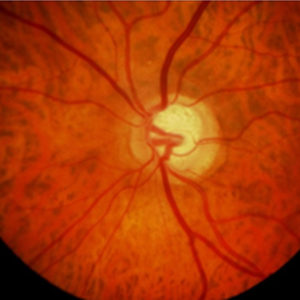
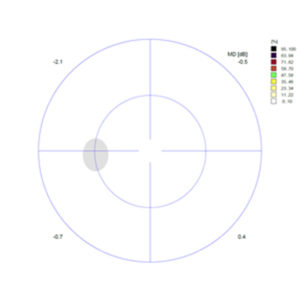
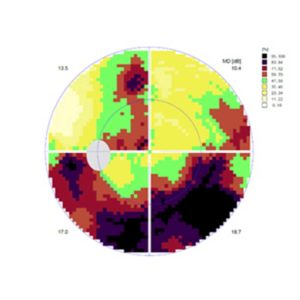
Die farblichen Veränderungen zeigen, wie schwer der Verlust des Kontrastsehens in dem jeweiligen Bereich des Gesichtsfeldes ist, da wo es schwarz ist, erkennt das Auge auch helle Lichtimpulse nicht.
Die regelmässigen Augenuntersuchungen dienen der frühzeitigen Erkennung der Erkrankung, möglichst bevor strukturelle Sehnervenschäden eingetreten sind. Ziel der Behandlung ist es, ein Voranschreiten der Erkrankung aufzuhalten. Eine Wiederherstellung der bereits eingetretenen Schäden (Gesichtsfeldausfälle) ist nicht möglich. Um das Fortschreiten der Sehnervenschädigung aufzuhalten, wird vor allem eine Senkung des Augeninnendruckes angestrebt. Bei jedem Patienten muss im Laufe der Zeit individuell ein Augeninnendruckniveau angestrebt werden, bei welchem sich keine weitere Progression der Schäden zeigt (Zieldruck). Um dies zu erreichen wird meist zu Beginn eine medikamentöse Therapie mit einem oder mehreren Augentropfen angewendet. Bei unzureichendem Ansprechen oder Unverträglichkeit der Augentropfen kann zunächst oft eine Lasertherapie erfolgen (z.B. Selektive Lasertrabekuloplastik, Argon-Lasertrabekuloplastik, YAG-Iridotomie, Iridoplastik).
Falls durch die Augentropfen- oder Lasertherapie kein ausreichender Effekt erreicht werden kann oder es sich um ein stark fortgeschrittenes Glaukom handelt, wird ein operatives Vorgehen notwendig. Hier gibt es verschiedene Verfahren:
- Lasergestützte Verfahren (z.B. Cyclophotokoagulation, Mikropulszyklophotokoagulation): hierbei wird entweder von aussen oder von innen (z.B. im Rahmen einer Operation des Grauen Stars) mittels Laserenergie der Ziliarkörper, der das Kammerwasser bildet, so weit geschädigt, dass er weniger Augeninnenflüssigkeit (Kammerwasser) produziert.
- Minimal-invasive Verfahren, z.B. ab interno Tabekulektomie, Implantation verschiedener Implantate (z.B. iStent, XEN-Stent): hierbei soll der Abfluss des Kammerwassers verbessert werden. Diese Verfahren können ebenfalls kombiniert mit einer Operation des Grauen Stars durchgeführt werden.
- Trabekulektomie: Die älteste Operation gegen den Grünen Star und für viele Augenärzte immer noch der Goldstandard. Bei dieser Operation wird ein zusätzlicher Abflussweg zwischen vorderer Augenkammer und der Bindehaut geschaffen, wodurch ein sogenanntes Sickerkissen von der zu viel produzierten Flüssigkeit entsteht, wenn diese aus dem Auge entweicht.
- PRESERFLO Mikroshunt: Hierbei handelt es sich um ein Microtube welches minimalinvasiv, nach Eröffnung der Bindehaut, in die Vorderkammer eingeführt wird. Ziel ist somit, wie bei der klassischen Trabekulektomie, einen zusätzlichen Abflussweg zwischen der Vorderkammer und der Bindehaut zu erreichen
- Implantation von Ventilen (z.B. Ahmed Ventil): Diese Art von Implantaten wird meist bei Patienten durchgeführt, bei welchen mehrere vorherige Operationen erfolglos waren oder bei speziellen Glaukomformen (Glaukom bei Gefässneubildungen oder Augenentzündungen)
-
VERHALTEN NACH DER OPERATION
Das Verhalten nach der Operation variiert je nach Glaukom-Operation. Konsultieren Sie die Informationen, die für Sie relevant sind, in den unten zu Verfügung gestellten PDF-Dateien:
- Trabekulektomie ab interno: Download PDF (160 kB)
- Kanaloplastik und suprachoroidale Drainage, Trabekulektomie ab externo, Preserflo-Implantation: Download PDF (162 kB)

