Diabetes
Den Diabetes mellitus kennen Sie wahrscheinlich als «Zuckerkrankheit». Der hohe Blutzuckerspiegel ist dabei ein wichtiger – aber lange nicht der einzige Faktor, der Einfluss auf Ursache und Folgen des Diabetes mellitus hat.
-
Ursachen
Der Diabetes hängt mit dem Zuckerstoffwechsel zusammen. Erhöhte Blutzuckerwerte sind aber nicht die alleinige Ursache des Diabetes, wie man lange geglaubt hat. Denn selbst eine perfekte Blutzucker-Einstellung kann das Fortschreiten des Diabetes nicht verhindern. Bei der Therapie spielen die Einstellung von Blutzucker und Blutdruck sowie vor allem bei Typ 2 (Alters-Diabetes) das Körpergewicht und Bewegung eine wesentliche Rolle. Diese Faktoren sind behandelbar und beeinflussen das Fortschreiten der Erkrankung. Erbanlage und Lebensgewohnheiten wie Ernährung, Nikotin- und Alkoholkonsum und Fettstoffwechselsituation sind sehr viel schwieriger zu beeinflussen. Ursächlich für die Erkrankung ist vermutlich entweder eine Regulationsstörung des Immunsystems mit Schädigung der Bauchspeicheldrüse (Typ 1, jugendlicher Diabetes) oder eine verminderte Empfindlichkeit der Körperzellen gegenüber Insulin (Typ 2). Der Diabetes mellitus betrifft den gesamten Körper
-
Allgemeines, Begriffsklärung
Auch die Augen sind vom Diabetes betroffen. Nach der altersbedingten Makula-Degeneration stellt in Europa und Nordamerika die Beteiligung der Netzhaut im Auge bei Diabetes (diabetische Retinopathie) die zweithäufigste Ursache für Sehbehinderungen dar. In der Altersgruppe der 20- bis 70-jährigen ist Diabetes die häufigste Erblindungsursache. In Deutschland betrifft der Diabetes als die häufigste Stoffwechselerkrankung zirka 8-10 Millionen Menschen (Deutsche Diabetes Gesellschaft 2021). Für die Schweiz schätzt man die Häufigkeit auf rund 500’000 Personen. Die Häufigkeit von Diabetes steigt auf bis zu 16% bei Männern und 12% bei Frauen zwischen 75 und 84 Jahren an. In den letzten Jahren hat der Diabetes besonders bei Männern deutlich zugenommen, parallel zur Anzahl an Übergewichtigen. Inzwischen hat sich der Diabetes Typ II zu einer weltweiten Epidemie entwickelt und verursacht heute in der Schweiz direkte und indirekte Kosten von 1.5 bis 4 Mrd. Franken (BAG-Schätzung 2014).
Bei Entdeckung des Diabetes haben schon knapp 18% der Typ 2-Diabetiker Veränderungen an den Augen. Gutes Sehen wird fälschlicherweise oft mit einer gesunden, nicht behandlungsbedürftigen Netzhaut gleichgesetzt. Sehstörungen sind aber ein Spätsymptom, das erst nach langer Krankheitsdauer auftritt. Häufigste Ursache von Sehstörungen bei Diabetes ist eine Schwellung der Netzhaut-Mitte (Makula-Ödem), die häufiger bei Typ 2 Diabetes auftritt und in 45% der Fälle beide Augen betrifft. Die Zusammenhänge einzelner Faktoren für das Fortschreiten der Erkrankung sind immer besser erforscht. Dadurch wird die Behandlung besser. Durch die bessere Behandlung von Schäden grösserer Gefässe wurden in den letzten 10-15 Jahren die kardiovaskulären Folgekrankheiten und deren Komplikationen erheblich verringert. Wegen der Alterung der Bevölkerung wird die Zahl der Diabetiker weiter ansteigen. Immer mehr DiabetikerInnen erreichen spätere Diabetes-Stadien, wo die Schädigung kleiner Gefässe (Mikroangiopathie) im Vordergrund steht. Diese zeigt sich vor allem an den Nieren (Nephropathie), den Nerven (Neuropathie) und der Netzhaut (Retinopathie).
-
Ursachen und Folgen der diabetischen Stoffwechselerkrankung
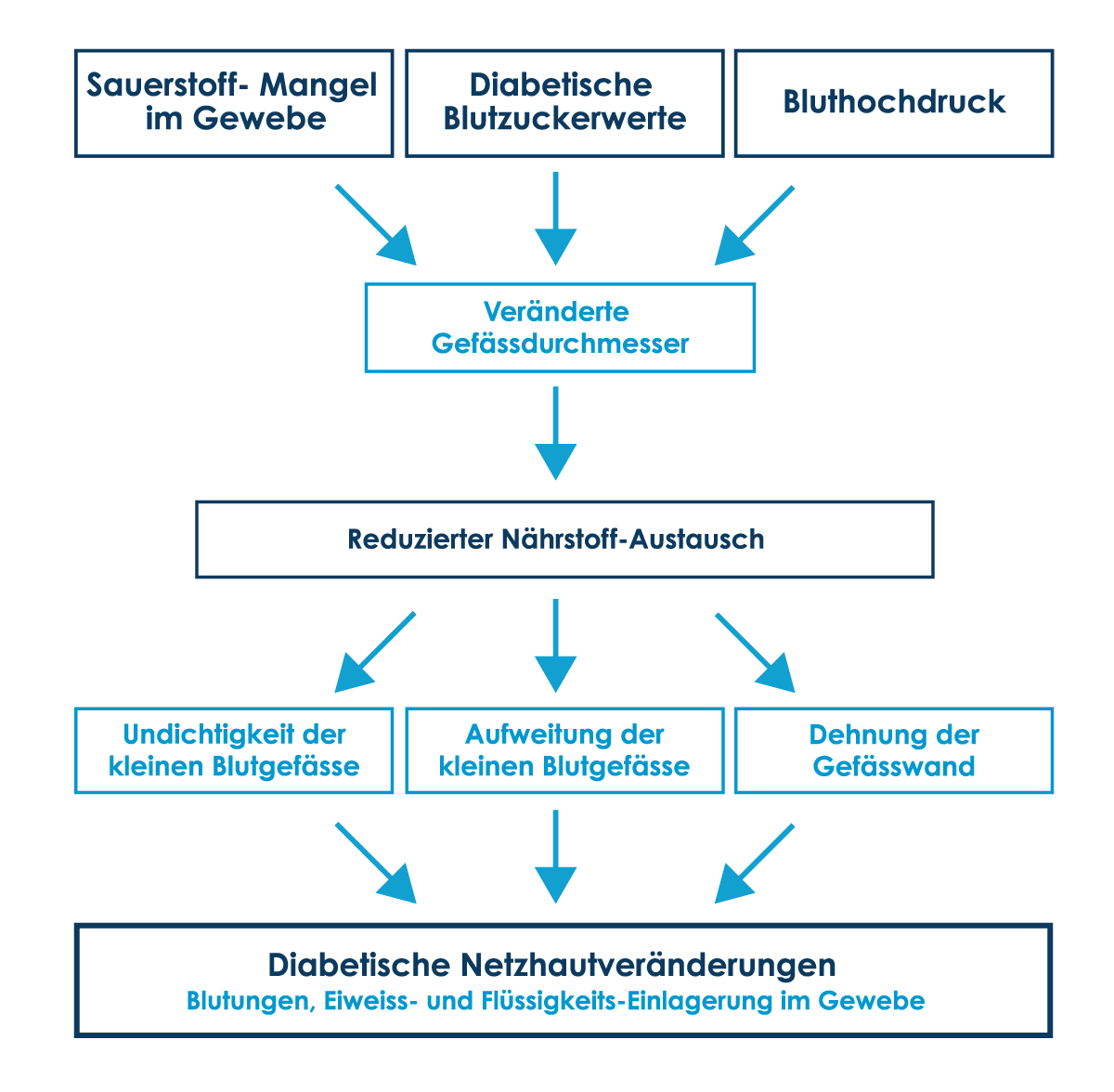
-
Diagnostik
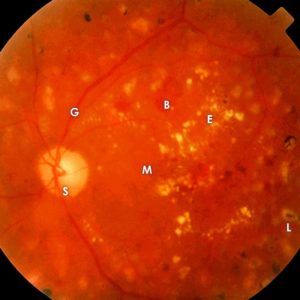 Fortgeschrittene diabetische Netzhaut-Schädigung B = Blutung, E = Eiweiss-Ablagerung, L = Laserherd, S = Sehnerv, G = Gefässe, M = Makula: Stelle des schärfsten Sehens
Fortgeschrittene diabetische Netzhaut-Schädigung B = Blutung, E = Eiweiss-Ablagerung, L = Laserherd, S = Sehnerv, G = Gefässe, M = Makula: Stelle des schärfsten SehensFortgeschrittene diabetische Netzhaut-Schädigung B = Blutung, E = Eiweiss-Ablagerung, L = Laserherd, S = Sehnerv, G = Gefässe, M = Makula: Stelle des schärfsten Sehens
Erhöhter Blutzuckerspiegel und Blutdruck führen zur Schädigung der kleinen Gefässe und zu Sauerstoffmangel im Auge. Die beiden Hauptprobleme daraus sind das diabetische Makulaödem und die diabetische Retinopathie. Beim diabetischen Makulaödem tritt durch die Schäden an Gefässen und Gewebe Flüssigkeit in die Netzhautmitte (die Makula) aus. Diese Schwellung verschlechtert direkt das Sehen. Zur Diagnose kann man eine Querschnittaufnahme der Netzhaut machen (Optische Kohärenztomographie). Damit lässt sich auch der Therapieerfolg beurteilen.Die diabetische Retinopathie entsteht durch die Schädigung der Gefässe ausserhalb der Netzhaut. Der Augenarzt sieht im Untersuch Blutungen, Schwellungen, kleine Infarkte und Gefässveränderungen. Eine Farbdarstellung der Netzhautgefässe (Fluoreszenzangiographie) ist notwendig, um Details erkennen zu können. In fortgeschrittenen Stadien können sich sogar unkontrolliert neue Blutgefässe bilden.
-
Therapie
Seit den achtziger Jahren stellt die Lasertherapie das Kernelement in der Behandlung diabetischer Netzhaut-Veränderungen dar. Nicht-durchblutete Areale der Netzhaut werden mit Laser behandelt. Dadurch erhalten die noch besser durchbluteten Gebiete mehr Sauerstoff. Die Lasertherapie führt nicht zu einer Sehverbesserung, aber sie reduziert langfristig erheblich das Risiko eines schweren Sehverlustes.
Eine durch den Diabetes verursachte Sehstörung war früher nur dann behandelbar, wenn es sich um eine Blutung in das Augeninnere (den Glaskörper) handelte. Sobald als Ursache ein Schaden an der Netzhautmitte entdeckt wurde, konnte ausser einer Verbesserung der Blutzucker- und Blutdruckeinstellung nichts mehr unternommen werden, weshalb über 20% der Diabetiker im Spätstadium weitgehend erblindeten. Seit zirka 2010 gibt es neue Medikamente, welche die Gefässe im Auge direkt stabilisieren. Diese werden mit einer feinen Spritze in den Glaskörperraum im Auge injiziert. Diese sehr teure Behandlung führt zu einer raschen Erholung der Sehschärfe und vorläufigen Stabilisierung der Netzhaut. Sie wirkt zwar nur kurzfristig (1-3 Monate), kann aber bei Bedarf wiederholt werden. Wenn eine langfristige Stabilität des Sehens mit Laser und besserer Diabetes-Einstellung erreicht wird, sind oft nur noch wenige Spritzen notwendig. Bis dahin dauert es allerdings oft mehr als ein Jahr. Diese und neuere medikamentöse Behandlungen, die direkt auf die Stütz- und Ernährungszellen der Blutgefässe abzielen, werden derzeit klinisch getestet. Chirurgische Verfahren, insbesondere die Vitrektomie (Entfernung des Glaskörpers), werden dadurch seltener notwendig, und oft nur wenn medikamentöse Optionen ausgeschöpft sind.
-
Zusammenfassung
Das wichtigste für eine langfristige Erhaltung der Sehfunktion und der Lebensqualität ist eine konsequente Blutzucker- und Blutdruckkontrolle. Ein hoher und schwankender Blutzuckerspiegel schädigt langfristig die kleinen Netzhaut-Gefässe. Ein hoher Blutdruck beschleunigt das Fortschreiten der diabetischen Augenveränderungen und deren Übergang in eine aggressive Form.
Damit schwere Schädigungen durch den Diabetes vermieden werden können, müssen die Augen bei allen PatientInnen mit Diabetes mellitus regelmässig mindestens jährlich vom persönlichen Augenarzt kontrolliert und rechtzeitig behandelt werden, bevor ausgeprägte Sehstörungen auftreten.
An der Augenklinik Bern bieten wir die aufwändigeren Kontroll- und Therapiemethoden an und betreuen PatientInnen mit Diabetes mellitus gemeinsam mit den wohnortnahen persönlichen AugenärztInnen

